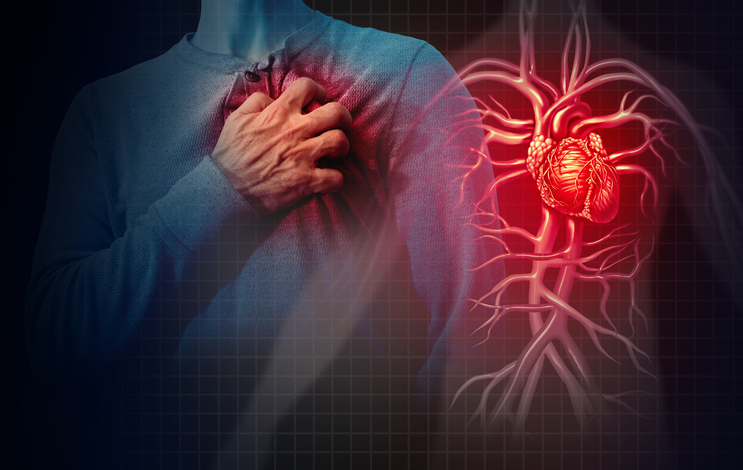
Zawał serca to stan, w którym część mięśnia sercowego umiera z powodu niedostatecznego dopływu krwi. Jest to bardzo poważna sytuacja, która może być śmiertelna lub spowodować trwałe uszkodzenie serca. Dlatego ważne jest, aby znać objawy zawału i jak najszybciej wezwać pomoc medyczną.
Jak rozpoznać zawał serca?
 Objawy zawału serca mogą być różne u różnych osób i zależeć od wielu czynników, takich jak wiek, płeć, stan zdrowia czy rodzaj zawału.
Objawy zawału serca mogą być różne u różnych osób i zależeć od wielu czynników, takich jak wiek, płeć, stan zdrowia czy rodzaj zawału.
Niektóre objawy mogą być typowe i łatwo rozpoznawalne, inne mogą być nietypowe i trudne do zidentyfikowania.
Niektóre objawy mogą się pojawić nagle i gwałtownie, inne mogą być łagodne i stopniowo narastać.
Najczęstszym i najbardziej charakterystycznym objawem zawału serca jest ból w klatce piersiowej.
Zwykle jest to bardzo silny, piekący, dławiący, gniotący lub ściskający ból, który trwa dłużej niż 20 minut i nie ustępuje po zażyciu leków przeciwbólowych lub nitrogliceryny.
Ból może być zlokalizowany za mostkiem lub w lewej części klatki piersiowej, ale może też promieniować do innych części ciała, takich jak:
- bark,
- ramię,
- szyja,
- szczęka,
- plecy.
Ból w klatce piersiowej może być towarzyszyć przez inne objawy, takie jak:
- nudności i wymioty,
- ból lub dyskomfort w nadbrzuszu,
- duszność lub uczucie braku powietrza,
- zimne poty,
- zmęczenie lub osłabienie,
- zawroty głowy, zasłabnięcie lub omdlenie,
- bladość skóry.
Niektóre osoby mogą mieć mniej typowe objawy zawału serca lub nie odczuwać bólu w klatce piersiowej w ogóle. Dotyczy to szczególnie kobiet, osób starszych, osób z cukrzycą lub innymi chorobami przewlekłymi. Takie osoby mogą mieć np.:
- ból lub ucisk w górnej części brzucha,
- ból lub drętwienie w jednej lub obu rękach,
- ból lub sztywność w szyi lub żuchwie,
- ból lub napięcie w plecach lub między łopatkami,
- trudności w oddychaniu lub przyspieszone tętno,
- niepokój, lęk, rozdrażnienie lub uczucie zagrożenia,
- nagłe pocenie się, zwłaszcza nocne.
Co robić w przypadku podejrzenia zawału serca?
 Jeśli u siebie lub u kogoś bliskiego zauważysz objawy sugerujące zawał serca, nie zwlekaj ani chwili i zadzwoń pod numer alarmowy 112.
Jeśli u siebie lub u kogoś bliskiego zauważysz objawy sugerujące zawał serca, nie zwlekaj ani chwili i zadzwoń pod numer alarmowy 112.
Im wcześniej rozpoczniesz leczenie, tym większa szansa na uratowanie życia i ograniczenie uszkodzenia serca.
Podczas oczekiwania na przyjazd karetki pogotowia, postaraj się:
- uspokoić siebie i osobę z objawami zawału,
- ułożyć osobę w pozycji półsiedzącej lub leżącej z uniesioną głową i klatką piersiową,
- poluzować ubranie i zapewnić dostęp do świeżego powietrza,
- podać osobie aspirynę, jeśli nie ma przeciwwskazań (np. uczulenia, wrzodów żołądka, astmy),
- podać osobie nitroglicerynę, jeśli ma ją przepisaną przez lekarza i nie ma przeciwwskazań (np. niskiego ciśnienia tętniczego, stosowania leków na potencję),
- monitorować stan osoby i sprawdzać jej oddech i tętno.
Nie podawaj osobie z objawami zawału żadnych innych leków ani napojów, chyba że zaleci to lekarz przez telefon. Nie próbuj transportować osoby do szpitala na własną rękę, chyba że jest to absolutnie konieczne. Nie zostawiaj osoby samej ani nie pozwól jej chodzić.
Jak zapobiegać zawałowi serca?
 Zawał serca jest często wynikiem długotrwałego procesu miażdżycowego, który prowadzi do zwężenia i zamykania tętnic wieńcowych.
Zawał serca jest często wynikiem długotrwałego procesu miażdżycowego, który prowadzi do zwężenia i zamykania tętnic wieńcowych.
Dlatego najlepszym sposobem zapobiegania zawałowi serca jest dbanie o zdrowy styl życia i kontrolowanie czynników ryzyka chorób układu krążenia.
Oto kilka wskazówek, jak to zrobić:
- Rzuć palenie tytoniu lub unikaj biernego palenia. Palenie tytoniu jest jednym z najgroźniejszych czynników ryzyka zawału serca, ponieważ uszkadza ściany naczyń krwionośnych, sprzyja powstawaniu skrzeplin i podnosi ciśnienie tętnicze.
- Zadbaj o prawidłową masę ciała i unikaj otyłości. Nadmierna masa ciała obciąża serce i naczynia krwionośne, a także sprzyja rozwojowi cukrzycy, nadciśnienia tętniczego i zaburzeń lipidowych.
- Uprawiaj regularnie umiarkowaną aktywność fizyczną. Ruch poprawia pracę serca i krążenie krwi, obniża ciśnienie tętnicze i poziom cholesterolu, redukuje stres i pomaga utrzymać zdrową wagę.
- Zbilansuj swoją dietę i ogranicz spożycie soli, cukru, tłuszczów zwierzęcych i alkoholu. Zamiast tego jedz więcej warzyw, owoców, pełnoziarnistych produktów zbożowych, ryb, orzechów i oliwy z oliwek. Pij dużo wody i unikaj napojów słodzonych lub energetycznych.
- Regularnie kontroluj poziom cholesterolu, cukru i ciśnienia tętniczego we krwi. Jeśli masz podwyższone wartości tych parametrów, stosuj się do zaleceń lekarza dotyczących leczenia farmakologicznego lub dietetycznego.
- Unikaj nadmiernego stresu i dbaj o dobry sen. Stres może być wyzwalaczem zawału serca u osób podatnych na choroby układu krążenia. Dlatego ważne jest, aby znaleźć sposób na relaksację i odpoczynek. Sen jest niezbędny dla regeneracji organizmu i utrzymania prawidłowej pracy serca.
Jak leczyć zawał serca?
 Leczenie zawału serca ma na celu jak najszybsze przywrócenie przepływu krwi w zatkanej tętnicy wieńcowej i ograniczenie rozmiaru martwicy mięśnia sercowego.
Leczenie zawału serca ma na celu jak najszybsze przywrócenie przepływu krwi w zatkanej tętnicy wieńcowej i ograniczenie rozmiaru martwicy mięśnia sercowego.
Leczenie zawału serca powinno być rozpoczęte jak najszybciej po wystąpieniu objawów, najlepiej w ciągu pierwszej godziny, tzw. złotej godziny.
Im dłużej trwa niedokrwienie serca, tym większe są szanse na trwałe uszkodzenie serca i powikłania.
Leczenie zawału serca może być podzielone na dwa etapy: leczenie przedszpitalne i leczenie szpitalne.
Leczenie przedszpitalne
 Leczenie przedszpitalne polega na udzieleniu pierwszej pomocy osobie z podejrzeniem zawału serca i wezwaniu pogotowia ratunkowego.
Leczenie przedszpitalne polega na udzieleniu pierwszej pomocy osobie z podejrzeniem zawału serca i wezwaniu pogotowia ratunkowego.
Osoba z objawami zawału powinna zostać ułożona w pozycji półsiedzącej lub leżącej z uniesioną głową i klatką piersiową, poluzować ubranie i zapewnić dostęp do świeżego powietrza.
Jeśli nie ma przeciwwskazań, należy podać jej aspirynę (300 mg) i nitroglicerynę (0,4 mg pod język) w celu rozszerzenia naczyń krwionośnych i zmniejszenia obciążenia serca.
Jeśli osoba traci przytomność, należy sprawdzić jej oddech i tętno i rozpocząć resuscytację krążeniowo-oddechową, jeśli jest to konieczne.
Leczenie szpitalne
Leczenie szpitalne polega na podjęciu decyzji o optymalnej strategii leczenia zawału serca, która może być farmakologiczna lub inwazyjna.
Leczenie farmakologiczne
 Leczenie farmakologiczne polega na podaniu leków, które mają na celu rozpuszczenie skrzepu, który blokuje tętnicę wieńcową, zapobieganie dalszej agregacji płytek krwi, zmniejszenie zapotrzebowania serca na tlen i poprawienie funkcji serca.
Leczenie farmakologiczne polega na podaniu leków, które mają na celu rozpuszczenie skrzepu, który blokuje tętnicę wieńcową, zapobieganie dalszej agregacji płytek krwi, zmniejszenie zapotrzebowania serca na tlen i poprawienie funkcji serca.
Do leków stosowanych w leczeniu farmakologicznym zawału serca należą:
- Leki przeciwkrzepliwe, takie jak heparyna lub nowsze leki o podobnym działaniu (enoksaparyna, fondaparynuks), które hamują aktywność czynników krzepnięcia i zapobiegają tworzeniu się nowych skrzeplin2.

- Leki fibrynolityczne, takie jak alteplaza, streptokinaza lub tenekteplaza, które rozpuszczają skrzep i przywracają przepływ krwi w tętnicy wieńcowej. Leki te są stosowane tylko u pacjentów z uniesieniem odcinka ST (STEMI) w EKG i tylko wtedy, gdy nie ma możliwości wykonania angioplastyki wieńcowej w ciągu pierwszych 90 minut od wystąpienia objawów.
- Leki przeciwpłytkowe, takie jak kwas acetylosalicylowy (aspiryna), klopidogrel lub nowsze leki o podobnym mechanizmie działania (prasugrel, tikagrelor), które zapobiegają sklejaniu się płytek krwi i tworzeniu się skrzeplin. Leki te są podawane wszystkim pacjentom z zawałem serca i powinny być kontynuowane przez co najmniej rok po zawale.
- Leki zmniejszające stężenie cholesterolu, tzn. statyny (atorwastatyna, simwastatyna, rozuwastatyna), które obniżają
 poziom złego cholesterolu (LDL) i zapobiegają rozwojowi miażdżycy. Leki te są podawane wszystkim pacjentom z zawałem serca i powinny być kontynuowane przez całe życie, chyba że wystąpią przeciwwskazania lub działania niepożądane.
poziom złego cholesterolu (LDL) i zapobiegają rozwojowi miażdżycy. Leki te są podawane wszystkim pacjentom z zawałem serca i powinny być kontynuowane przez całe życie, chyba że wystąpią przeciwwskazania lub działania niepożądane. - Beta-blokery (metoprolol, bisoprolol, karwedilol), które zmniejszają częstość i siłę skurczów serca, obniżają ciśnienie tętnicze i zapobiegają arytmii. Leki te są podawane większości pacjentów z zawałem serca i powinny być kontynuowane przez co najmniej rok po zawale, chyba że wystąpią przeciwwskazania lub działania niepożądane.
- Inhibitory konwertazy angiotensyny (ACE-I) (enalapryl, ramipryl, lisinopryl) lub blokery receptora angiotensyny II (ARB) (losartan, walsartan, kandesartan), które rozszerzają naczynia krwionośne, obniżają ciśnienie tętnicze i poprawiają pracę serca. Leki te są podawane pacjentom z zawałem serca i objawami niewydolności serca lub dysfunkcją lewej komory serca i powinny być kontynuowane przez całe życie, chyba że wystąpią przeciwwskazania lub działania niepożądane.
Leczenie inwazyjne

Leczenie inwazyjne polega na wykonaniu zabiegu mającego na celu mechaniczne usunięcie skrzepu i poszerzenie zwężonej tętnicy wieńcowej. Do metod leczenia inwazyjnego zawału serca należą:
- Angioplastyka wieńcowa, która polega na wprowadzeniu do tętnicy wieńcowej specjalnego cewnika z balonikiem na końcu i rozprężeniu balonika w miejscu zwężenia. W ten sposób dochodzi do poszerzenia światła naczynia i przywrócenia przepływu krwi. Zwykle w poszerzane miejsce wszczepia się stent, czyli metalową sprężynkę, która podtrzymuje ścianę naczynia i zapobiega nawrotowi zwężenia. Angioplastyka wieńcowa jest najczęściej stosowaną metodą leczenia inwazyjnego zawału serca i jest uważana za najskuteczniejszą. Powinna być wykonana jak najszybciej po wystąpieniu objawów, najlepiej w ciągu pierwszych 90 minut.
- Pomostowanie aortalno-wieńcowe (CABG), które polega na połączeniu aorty z tętnicą wieńcową za miejscem zwężenia lub niedrożności naczynia. W ten sposób omija się chore miejsce i krew prawidłowo napływa do mięśnia sercowego. Do pomostowania używa się fragmentów własnych żył lub tętnic pobranych z innych części ciała. Pomostowanie aortalno-wieńcowe jest rzadziej stosowaną metodą leczenia inwazyjnego zawału serca. Jest ona zarezerwowana dla pacjentów, u których angioplastyka wieńcowa nie jest możliwa lub mało skuteczna ze względu na trudne warunki anatomiczne lub wielonaczyniowe zmiany miażdżycowe.